L'essentiel en 30 secondes
- Fibromes utérins : tumeurs bénignes très fréquentes (jusqu'à 70-80% des femmes en âge de procréer).
- Symptômes : ménorragies, douleurs pelviennes, pesanteur, troubles urinaires — mais souvent asymptomatiques.
- Diagnostic : examen gynécologique + échographie pelvienne (parfois IRM 3T pour cartographie).
- Traitement : médical (ulipristal, GnRH, DIU hormonal), embolisation, ou chirurgie (myomectomie/hystérectomie selon âge et fertilité).
- Pronostic : excellent — pas de transformation maligne, régression à la ménopause.
Les fibromes utérins font partie des pathologies gynécologiques les plus fréquentes : on estime que jusqu'à 70 à 80 % des femmes en développeront au cours de leur vie, avec un pic d'incidence entre 40 et 50 ans. Ces tumeurs bénignes du muscle lisse utérin sont parfaitement asymptomatiques chez beaucoup de patientes. Mais quand elles deviennent symptomatiques — saignements abondants, douleurs, gêne urinaire ou intestinale, retentissement sur la fertilité — la question du traitement se pose.
Et avec elle, une question centrale : faut-il vraiment opérer ? Et si oui, quelle technique privilégier ? Myomectomie conservatrice (qui retire seulement le fibrome), hystérectomie (qui retire tout l'utérus), embolisation des artères utérines (qui prive le fibrome de sang) ? Chaque option a ses indications, ses avantages et ses limites. Cet article passe en revue les trois stratégies pour vous aider à comprendre les paramètres de la décision. Pour la prise en charge chirurgicale globale des pathologies utérines, consultez également notre page dédiée à la chirurgie bénigne de l'utérus.
Comprendre les fibromes utérins
Les fibromes utérins, aussi appelés léiomyomes ou myomes, sont des tumeurs bénignes qui se développent à partir des cellules musculaires de la paroi de l'utérus (cette paroi musculaire s'appelle le myomètre). Leur croissance est sensible aux hormones féminines, en particulier les œstrogènes et la progestérone, ce qui explique leur évolution typique : ils apparaissent et grossissent pendant la période d'activité génitale, puis se stabilisent ou régressent à la ménopause.
Une classification anatomique qui guide la stratégie
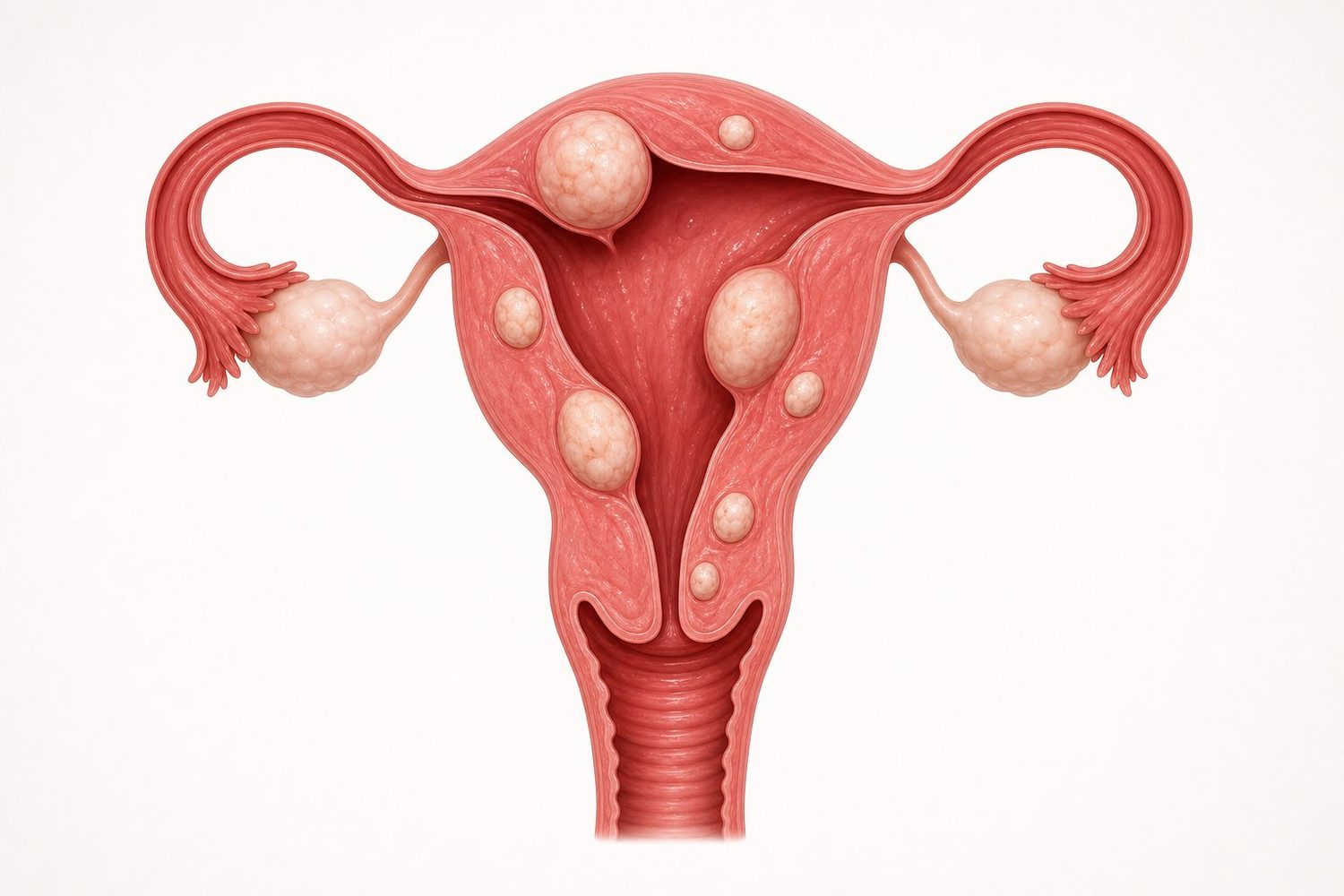
Où se développent les fibromes dans l'utérus ?
Les fibromes peuvent apparaître à différents endroits dans la paroi musculaire de l'utérus. Cette localisation change tout : un petit fibrome qui fait saillie dans la cavité utérine peut entraîner des saignements importants, alors qu'un gros fibrome situé en surface externe restera parfois totalement silencieux.
C'est pourquoi un bilan d'imagerie précis est indispensable avant toute décision thérapeutique : on ne traite pas un fibrome de la même façon selon sa position.
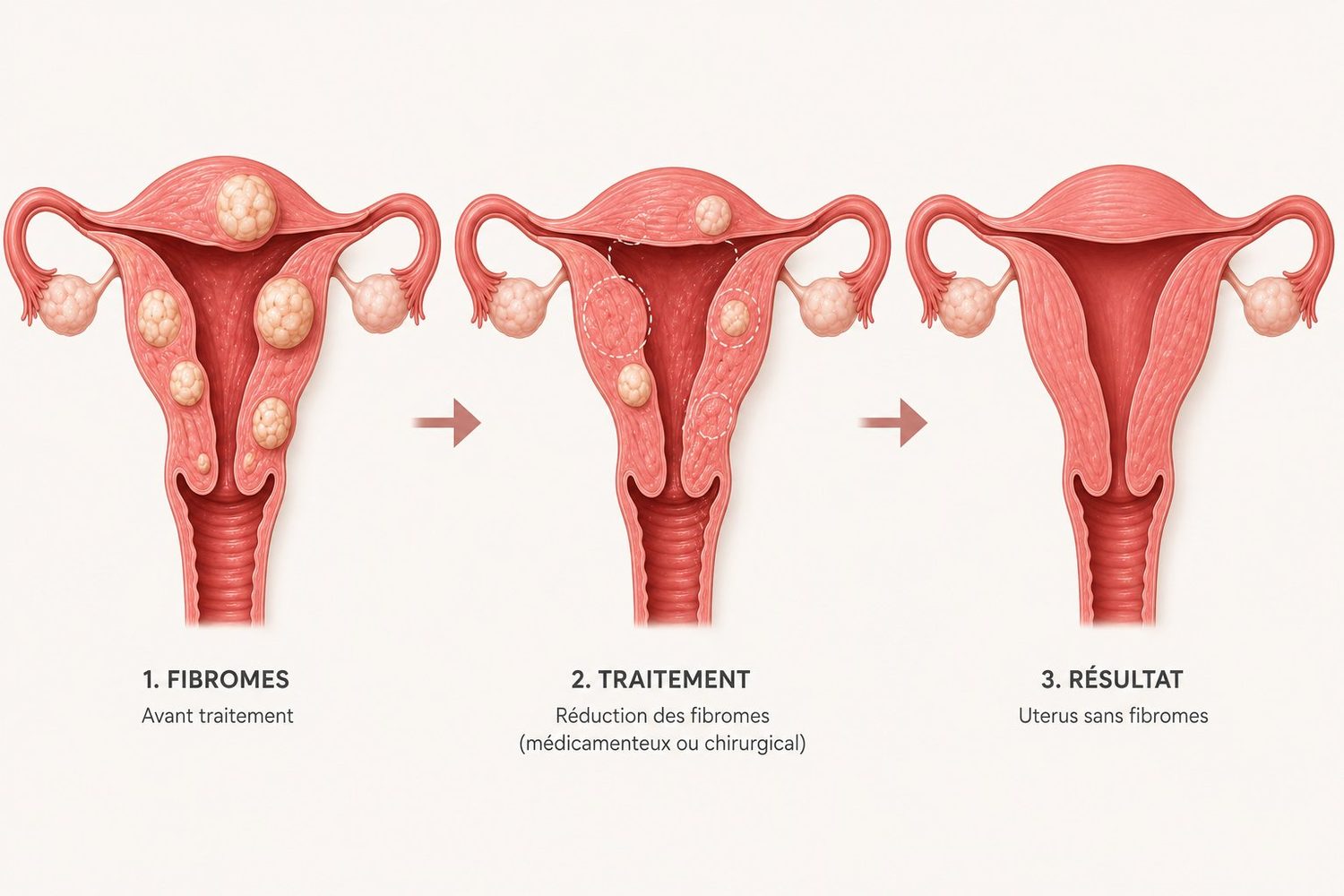
La localisation du fibrome dans la paroi de l'utérus conditionne directement les symptômes et les possibilités thérapeutiques. La classification internationale FIGO distingue 8 types, regroupés en quatre grandes familles :
- Fibromes sous-muqueux (FIGO 0, 1, 2) : ils font saillie à l'intérieur de la cavité de l'utérus, là où se loge l'embryon. Ce sont les principaux responsables des règles abondantes et des difficultés à concevoir. Ils sont accessibles à un retrait par voie naturelle, en passant par le col (hystéroscopie).
- Fibromes intramuraux (FIGO 3, 4) : situés dans l'épaisseur du muscle utérin lui-même, sans toucher la cavité interne ni l'enveloppe externe. Leurs symptômes sont variables.
- Fibromes sous-séreux (FIGO 5, 6) : ils se développent vers l'extérieur de l'utérus, en bombant sous l'enveloppe externe. Ils donnent surtout des signes de compression (vessie, rectum) et une sensation de pesanteur dans le bas-ventre.
- Fibromes pédiculés (FIGO 7) : reliés à l'utérus par un fin "pédoncule", comme un fruit suspendu à sa branche. Risque rare mais réel de torsion brutale, qui peut provoquer une douleur aiguë.
Cette cartographie est essentielle : un fibrome sous-muqueux de 3 cm peut être beaucoup plus symptomatique qu'un fibrome sous-séreux de 8 cm. C'est la position, autant que la taille, qui détermine la stratégie.
À retenir. Avoir un fibrome utérin n'est pas une maladie en soi. La majorité des fibromes ne donneront jamais de symptômes et ne nécessiteront aucun traitement. C'est l'apparition de symptômes — et leur retentissement sur votre quotidien — qui fait basculer dans une logique thérapeutique.
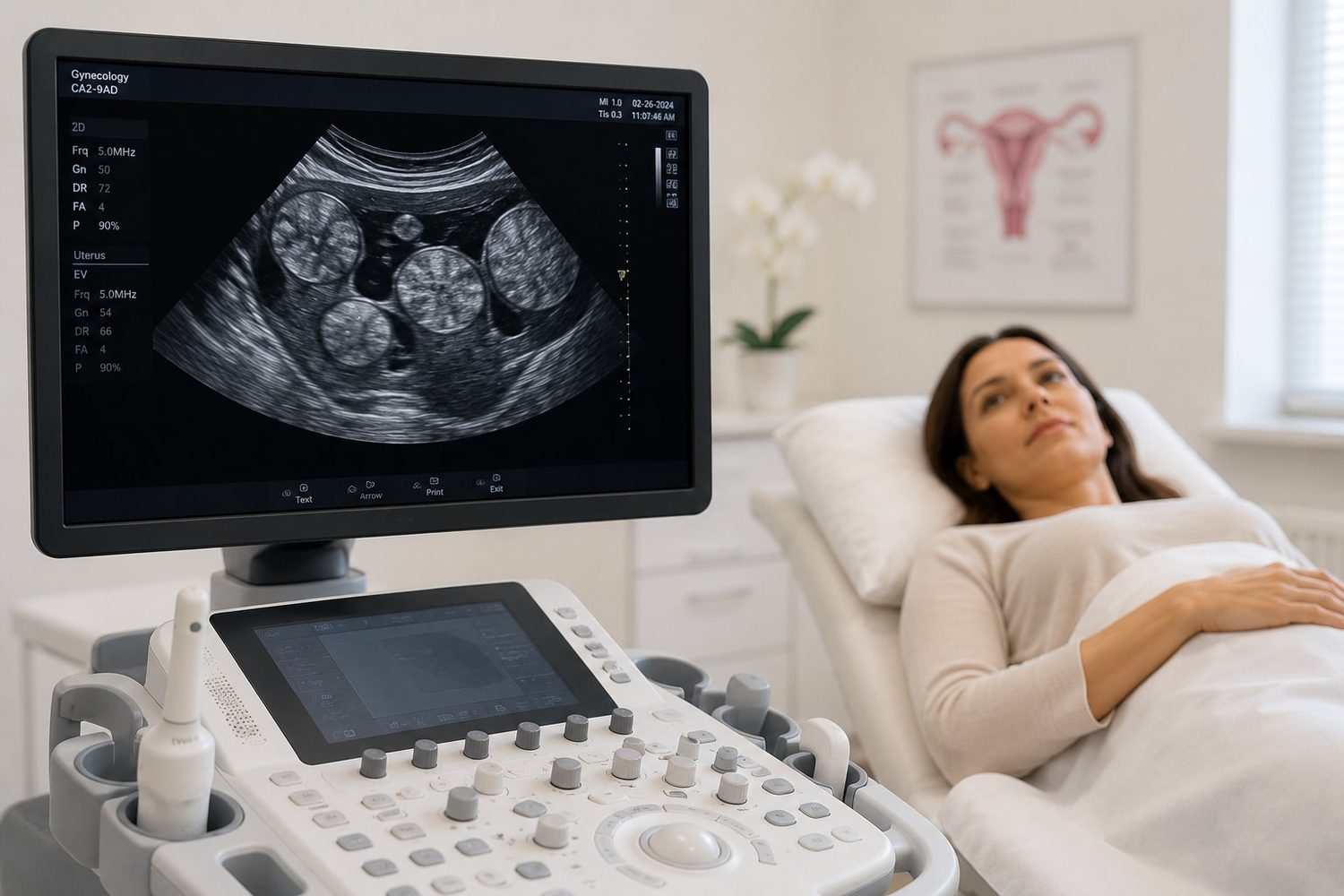
L'échographie pelvienne, point de départ du bilan
L'échographie est l'examen clé du diagnostic. Réalisée à travers le ventre puis avec une sonde endovaginale, elle est totalement indolore et permet en quelques minutes de visualiser l'utérus, de compter les fibromes, de mesurer leur taille et de préciser leur position.
C'est souvent ce premier examen qui oriente toute la stratégie : surveillance simple, traitement médical ou chirurgie.
Le bilan : échographie, IRM, hystéroscopie
L'analyse des images, une étape à part entière
Les examens sont relus et interprétés par un radiologue spécialisé, qui mesure chaque fibrome, précise sa position selon la classification FIGO et caractérise son aspect. Ce compte rendu détaillé est ensuite discuté en consultation pour construire la stratégie thérapeutique.
Quand un doute persiste — taille rapidement croissante, image atypique en IRM —, un second avis radiologique peut être demandé pour fiabiliser l'analyse.
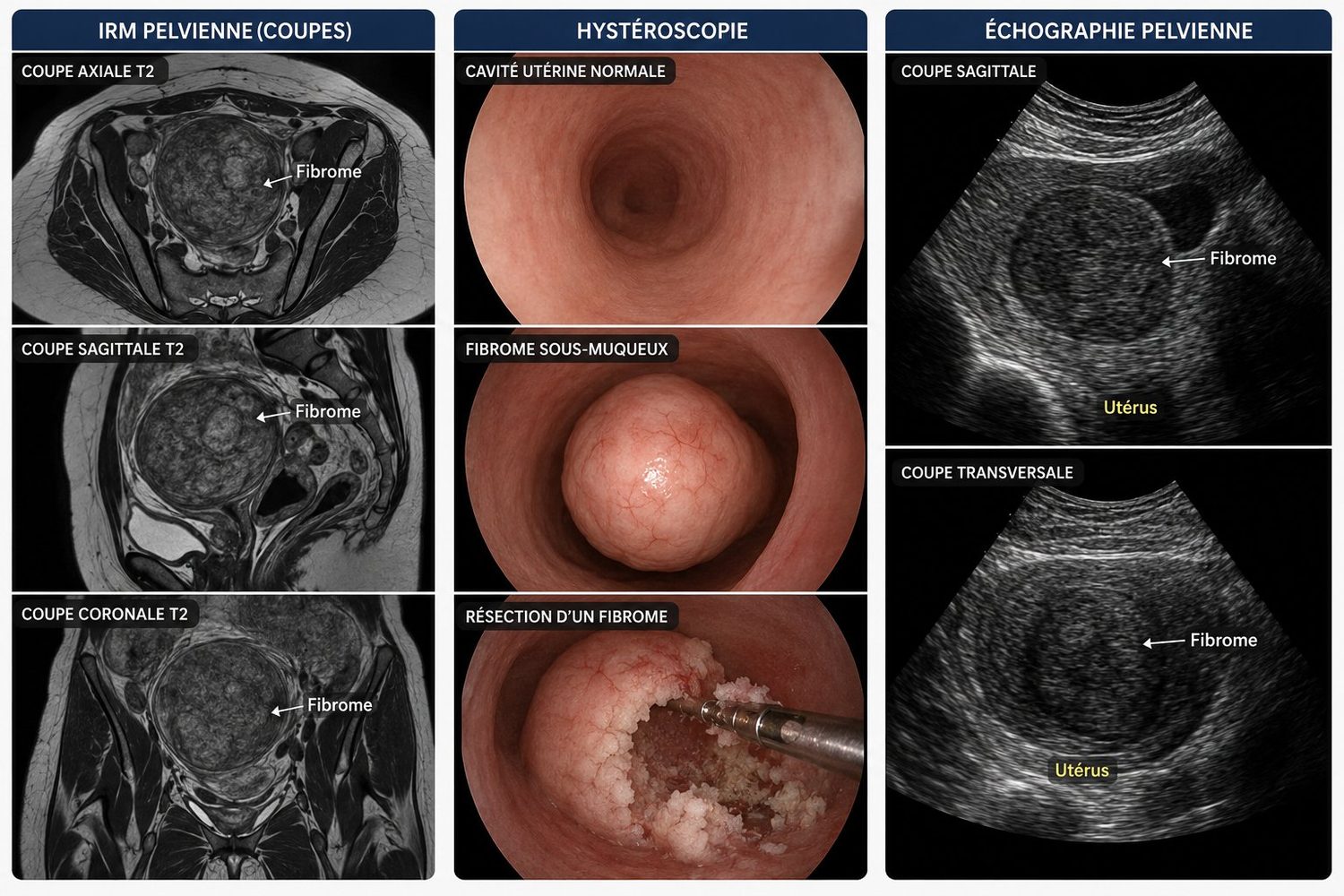
Avant toute décision thérapeutique, un bilan d'imagerie précis est indispensable. Il repose sur trois piliers :
- L'échographie pelvienne par voie sus-pubienne (à travers le ventre) et endovaginale (sonde introduite dans le vagin) : c'est l'examen de première intention, indolore et peu coûteux. Il permet de compter, mesurer et localiser les fibromes.
- L'IRM pelvienne : indiquée quand l'utérus contient de nombreux fibromes ou des fibromes très volumineux, ou avant un traitement complexe. Elle fournit une cartographie complète et caractérise précisément chaque fibrome.
- L'hystéroscopie diagnostique : un fin tube optique introduit par les voies naturelles permet de regarder directement à l'intérieur de la cavité utérine. Très utile quand on suspecte un fibrome sous-muqueux.
Un bilan biologique complète l'évaluation : numération sanguine pour mesurer une éventuelle anémie liée aux saignements, dosage du fer (ferritine) et, selon le contexte, un bilan hormonal et un bilan préopératoire complet.
Quand traiter un fibrome utérin ?

Des symptômes qui retentissent sur le quotidien
Beaucoup de femmes vivent avec un fibrome utérin sans même le savoir. Mais quand les règles deviennent trop abondantes, que des douleurs s'installent ou qu'une gêne apparaît au niveau de la vessie ou des intestins, la qualité de vie peut être franchement altérée — et c'est précisément ce retentissement qui justifie un avis chirurgical.
L'indication thérapeutique ne repose pas sur l'existence du fibrome lui-même, mais sur ses conséquences cliniques. Les principales situations qui justifient un traitement sont :
- Des règles abondantes et prolongées, ou des saignements en dehors des règles, qui finissent par fatiguer (anémie biologique avec baisse du fer).
- Des douleurs pelviennes chroniques ou des règles très douloureuses qui handicapent le quotidien.
- Une gêne par compression des organes voisins : envies fréquentes d'uriner, sensation de vessie qui ne se vide pas bien, constipation ou pesanteur dans le bas-ventre.
- Une infertilité attribuée au fibrome après bilan complet du couple.
- Une croissance rapide du fibrome, notamment après la ménopause, qui doit faire reconsidérer l'attitude.
- Un volume utérin important avec retentissement abdominal visible.
À l'inverse, un fibrome asymptomatique, même volumineux, peut tout à fait faire l'objet d'une simple surveillance par échographie annuelle. Beaucoup de patientes ménopausées voient leurs fibromes régresser spontanément, sous l'effet de la chute hormonale. Pour explorer toutes les pathologies utérines bénignes prises en charge au cabinet, consultez la page dédiée.
Les traitements médicaux : une étape parfois suffisante
Avant d'envisager un geste invasif, plusieurs options médicales peuvent être proposées : progestatifs, dispositif intra-utérin au lévonorgestrel, agonistes de la GnRH, ulipristal acétate (sous conditions strictes liées à des restrictions de prescription). Ces traitements sont surtout utiles pour réduire les saignements et le volume des fibromes en préopératoire, ou comme alternative chez des patientes proches de la ménopause.
Hésitation entre traitement médical et chirurgie ?
Le Dr Zeitoun construit avec vous une stratégie sur mesure, en fonction de votre âge, de vos symptômes, de votre désir de grossesse et de la cartographie de vos fibromes.
La myomectomie : préserver l'utérus
La myomectomie consiste en l'ablation chirurgicale du ou des fibromes en préservant l'utérus. C'est le traitement de référence chez les femmes souhaitant conserver leur fertilité ou leur utérus pour des raisons personnelles. Plusieurs voies d'abord sont possibles, choisies en fonction de la cartographie fibromatosique.
La myomectomie, retirer le fibrome sans toucher à l'utérus
L'objectif : enlever uniquement le ou les fibromes et reconstruire la paroi de l'utérus pour qu'elle retrouve sa solidité et sa forme. C'est l'option de référence chez les femmes jeunes ou avec un projet de grossesse.
Selon la position et la taille des fibromes, le geste se fait par voie naturelle, par petites incisions au ventre, ou plus rarement par une incision plus large.
Les techniques disponibles
- Myomectomie hystéroscopique : indiquée pour les fibromes sous-muqueux (FIGO 0, 1, 2). Technique mini-invasive par voie naturelle, sans cicatrice, en ambulatoire le plus souvent. Elle traite efficacement les saignements abondants liés à un fibrome faisant saillie dans la cavité.
- Myomectomie par cœlioscopie (laparoscopie) : technique mini-invasive par petites incisions abdominales. Privilégiée pour les fibromes intramuraux ou sous-séreux de taille modérée et en nombre limité. Récupération rapide, hospitalisation courte (24 à 48 heures), cicatrices minimes.
- Myomectomie par laparotomie : voie ouverte par incision sur le ventre, réservée aux situations complexes — fibromes multiples, fibromes très volumineux, antécédents chirurgicaux importants. Elle permet de mieux maîtriser les saignements pendant la chirurgie et de réaliser une suture solide de la paroi de l'utérus — élément essentiel si une grossesse est envisagée par la suite.
- Myomectomie robot-assistée : variante de la cœlioscopie, intéressante pour les sutures complexes, mais sans bénéfice démontré sur les résultats à long terme par rapport à la cœlioscopie classique.
Résultats et limites
La myomectomie offre d'excellents résultats sur les symptômes : amélioration des règles abondantes dans 80 à 90 % des cas, réduction des douleurs pelviennes chez la majorité des patientes, et préservation de la fertilité avec des taux de grossesse comparables à ceux des femmes sans fibrome dans les bilans publiés. Le principal inconvénient est le risque de récidive, estimé à 10 à 30 % à 5 ans selon les études. Cela s'explique par deux raisons : les fibromes sont sensibles aux hormones et peuvent réapparaître tant que la patiente n'est pas ménopausée, et de très petits fibromes peuvent passer inaperçus lors de la première chirurgie.
Et après la chirurgie, peut-on accoucher par voie basse ? La réponse dépend de l'étendue de la chirurgie sur le muscle utérin. Quand la myomectomie a impliqué une ouverture importante de la paroi de l'utérus pour retirer un gros fibrome, le chirurgien peut recommander une césarienne programmée pour la grossesse suivante. La raison est simple : pendant les contractions de l'accouchement, l'utérus est très sollicité, et la cicatrice du muscle pourrait théoriquement céder — c'est ce qu'on appelle une rupture utérine. Ce risque, bien que rare, justifie la prudence. À l'inverse, après une simple résection par voie naturelle (hystéroscopie) ou une ablation d'un petit fibrome en surface, l'accouchement par voie basse reste tout à fait possible. La décision est toujours prise au cas par cas, en concertation entre l'équipe chirurgicale et l'équipe obstétricale.
Le délai habituellement recommandé entre la myomectomie et une nouvelle conception est de 6 mois, le temps que le muscle de l'utérus cicatrise solidement.
Indications privilégiées de la myomectomie : femme jeune ou avec désir de grossesse, fibromes en nombre limité, taille modérée, accessibilité chirurgicale favorable, absence de contre-indication anesthésique. La décision se construit toujours en fonction du contexte global, pas du seul fibrome.
L'hystérectomie : une solution définitive
L'hystérectomie consiste à retirer l'utérus. C'est le traitement définitif des fibromes utérins, sans aucun risque de récidive. Il s'adresse principalement aux femmes ne souhaitant plus de grossesse, aux situations où les traitements conservateurs ont échoué, ou aux fibromes multiples rendant la myomectomie peu réaliste. Pour explorer le détail technique de la chirurgie elle-même, consultez la page dédiée à l'hystérectomie.
L'hystérectomie, une page tournée pour de bon
Quand les fibromes sont trop nombreux, trop volumineux, ou que les saignements ne cèdent à aucun traitement, retirer l'utérus dans son ensemble met fin définitivement aux symptômes — et au risque de récidive.
Le geste se fait le plus souvent par cœlioscopie, parfois par voie naturelle. Les ovaires sont conservés à chaque fois que possible.
Les voies d'abord
| Type | Voie d'abord | Indications principales | Avantages |
|---|---|---|---|
| Hystérectomie totale par cœlioscopie | Mini-invasive (4 trocarts) | Fibromes multiples, utérus < 16 SA | Récupération rapide, cicatrices minimes |
| Hystérectomie vaginale | Voie naturelle | Utérus mobile, prolapsus associé | Aucune cicatrice abdominale |
| Hystérectomie par laparotomie | Voie ouverte | Utérus très volumineux, adhérences importantes | Meilleur contrôle dans les cas complexes |
| Hystérectomie subtotale | Cœlioscopie le plus souvent | Conservation du col souhaitée | Préserve potentiellement l'anatomie vaginale |
Le choix de la voie d'abord se fait en fonction du volume utérin, des antécédents chirurgicaux, de la mobilité utérine et de la présence d'une éventuelle pathologie associée. La cœlioscopie est aujourd'hui privilégiée chaque fois que cela est techniquement possible.
La question des ovaires
L'hystérectomie pour fibromes ne s'accompagne pas systématiquement du retrait des ovaires. Chez une femme non ménopausée sans facteur de risque particulier (notamment pas de mutation BRCA), la conservation ovarienne est la règle pour préserver la fonction hormonale et éviter une ménopause chirurgicale précoce. La décision de retirer ou non les ovaires se discute au cas par cas, selon l'âge, les antécédents familiaux et le contexte global. Pour comprendre la chirurgie ovarienne et tubaire dans son ensemble, voir la page trompes et ovaires.
Bénéfices et inconvénients
Les avantages sont indiscutables : résolution complète et définitive des symptômes, aucun risque de récidive, suppression des règles, amélioration durable de la qualité de vie, et même réduction du risque de cancer de l'endomètre. La satisfaction des patientes après hystérectomie pour fibromes symptomatiques est élevée dans la littérature.
Les inconvénients doivent être abordés clairement : impossibilité définitive de grossesse, impact psychologique parfois sous-estimé, risques chirurgicaux propres à toute intervention abdominale (plaies vasculaires, urétérales ou digestives, infections, thromboses), et plus rarement, modifications de la fonction sexuelle ou pelvienne dans les suites. Une information loyale et complète, en consultation préopératoire, est essentielle.
L'embolisation des artères utérines : une alternative mini-invasive
L'embolisation des artères utérines (EAU) est une technique de radiologie interventionnelle, réalisée par un radiologue spécialisé. Elle ne fait pas appel à la chirurgie au sens classique : c'est un acte effectué à travers la peau, par une petite ponction au pli de l'aine, sous anesthésie locale ou sédation légère (parfois associée à un peu d'analgésie pour le confort).
L'embolisation, priver le fibrome de sang
Pas de bistouri, pas d'ouverture, pas d'anesthésie générale. Un radiologue spécialisé introduit un fin cathéter par l'aine et bloque les vaisseaux qui nourrissent le fibrome — qui se rétracte ensuite progressivement sur plusieurs mois.
Une alternative précieuse pour les femmes qui refusent la chirurgie ou ne peuvent pas l'envisager.
Principe de la technique
Sous contrôle radiologique, le radiologue introduit un fin cathéter (un tube souple) dans les artères qui amènent le sang à l'utérus, et y injecte de minuscules microsphères biocompatibles. Ces microsphères bloquent l'arrivée de sang dans les fibromes, qui privés de leur apport sanguin vont se rétracter progressivement sur plusieurs mois. La partie saine de la paroi utérine, mieux irriguée par d'autres petits vaisseaux, est globalement préservée.
Avantages et limites
| Critère | Avantages | Limites |
|---|---|---|
| Caractère invasif | Procédure percutanée, pas de chirurgie | Irradiation ionisante de la procédure |
| Hospitalisation | Ambulatoire ou 24 à 48 heures | Syndrome post-embolisation (douleurs, fièvre) |
| Récupération | Reprise d'activité en 1 à 2 semaines | Douleurs pelviennes parfois marquées |
| Préservation utérine | Anatomie utérine respectée | Impact possible sur la réserve ovarienne |
| Récidive | — | Réintervention dans 15 à 25 % des cas à 5 ans |
Pour qui ?
L'embolisation est une excellente option pour les patientes refusant la chirurgie, présentant des contre-indications anesthésiques ou souhaitant préserver leur utérus sans projet de grossesse immédiat. Elle est moins consensuelle chez les femmes ayant un projet de grossesse en cours : la plupart des sociétés savantes recommandent dans ce cas la myomectomie en première intention, en raison d'incertitudes sur la fertilité ultérieure et le déroulement obstétrical.
Les fibromes sous-muqueux purs ou les fibromes pédiculés sont des situations où l'embolisation est moins adaptée. À l'inverse, les utérus contenant de très nombreux fibromes chez une femme proche de la ménopause sont une excellente indication.
Important. L'embolisation est une décision collégiale entre la patiente, le gynécologue et le radiologue interventionnel. Une concertation préopératoire avec IRM pelvienne est systématique pour confirmer l'indication et anticiper le résultat attendu.
Comment choisir entre les trois options ?

Aucune des trois techniques n'est universellement supérieure : le bon traitement est celui qui correspond à votre situation personnelle. Plusieurs paramètres entrent dans la décision :
- L'âge et la proximité de la ménopause : plus on s'approche de la ménopause, plus une attitude conservatrice ou peu invasive devient pertinente, sachant que les fibromes régressent spontanément après l'arrêt des règles.
- Le projet de grossesse : décisif. Désir de grossesse → myomectomie en première intention. Pas de désir de grossesse → toutes les options restent ouvertes.
- La cartographie des fibromes : nombre, taille, position. Un fibrome unique faisant saillie dans la cavité de l'utérus sera traité par voie naturelle (hystéroscopie), alors qu'un utérus contenant de très nombreux fibromes relèvera plutôt de l'hystérectomie ou de l'embolisation.
- L'intensité des symptômes : anémie sévère, qualité de vie très altérée, échec des traitements médicaux orientent vers une stratégie radicale ou définitive.
- Les comorbidités et le risque anesthésique : peuvent faire pencher vers une approche moins invasive.
- Vos préférences personnelles : la place donnée à l'utérus, l'acceptation ou non du risque de récidive, le rapport au geste chirurgical.
Tableau comparatif synthétique
| Myomectomie | Hystérectomie | Embolisation | |
|---|---|---|---|
| Préservation utérine | Oui | Non | Oui |
| Compatible grossesse | Oui | Non | Discutable |
| Récidive possible | 10 à 30 % à 5 ans | Aucune | 15 à 25 % à 5 ans |
| Type d'anesthésie | Générale | Générale | Locale ou sédation légère |
| Hospitalisation | 1 à 5 jours | 1 à 5 jours | Ambulatoire ou 24 h |
| Reprise d'activité | 2 à 4 semaines | 3 à 6 semaines | 1 à 2 semaines |
| Ménopause induite | Non | Non si ovaires conservés | Possible (rare) |
La consultation chirurgicale a précisément pour objectif de pondérer ces paramètres avec vous et de construire une stratégie personnalisée — pas d'imposer un traitement standardisé. Pour mieux connaître la formation et les institutions où le Dr Zeitoun a exercé, consultez la page parcours.
Questions fréquentes
Comparatif : myomectomie vs hystérectomie
| Critère | Myomectomie | Hystérectomie |
|---|---|---|
| Fertilité | ✅ Préservée | ❌ Définitive |
| Récidive | ~25-30% à 10 ans | 0% |
| Hospitalisation | 1-3 jours | 2-3 jours |
| Récupération | 2-4 semaines | 4-6 semaines |
| Indication | Femme jeune, désir grossesse | Symptômes invalidants, ménopause proche |
Source : CNGOF 2018, NICE 2024, Donnez J. Hum Reprod Update 2016.

