Section 06 · Vos questions
FAQ détaillée
Mastectomie ou tumorectomie : laquelle choisir ?+
Les essais randomisés historiques — Milan 1973 (Veronesi et al.) et NSABP B-06 1976 (Fisher et al.) — n'ont pas démontré de différence de survie à long terme (suivi à 20 ans) entre tumorectomie suivie de radiothérapie et mastectomie. La méta-analyse EBCTCG confirme cette équivalence. La mastectomie est indiquée pour les tumeurs volumineuses, multifocales, le carcinome canalaire in situ étendu, les contre-indications à la radiothérapie, les mutations BRCA1/BRCA2 et les récidives après conservation. La décision est toujours partagée et discutée en RCP. → Pour aller plus loin : tumorectomie ou mastectomie : comment choisir ?
Pourrai-je conserver mon mamelon (PAM) ?+
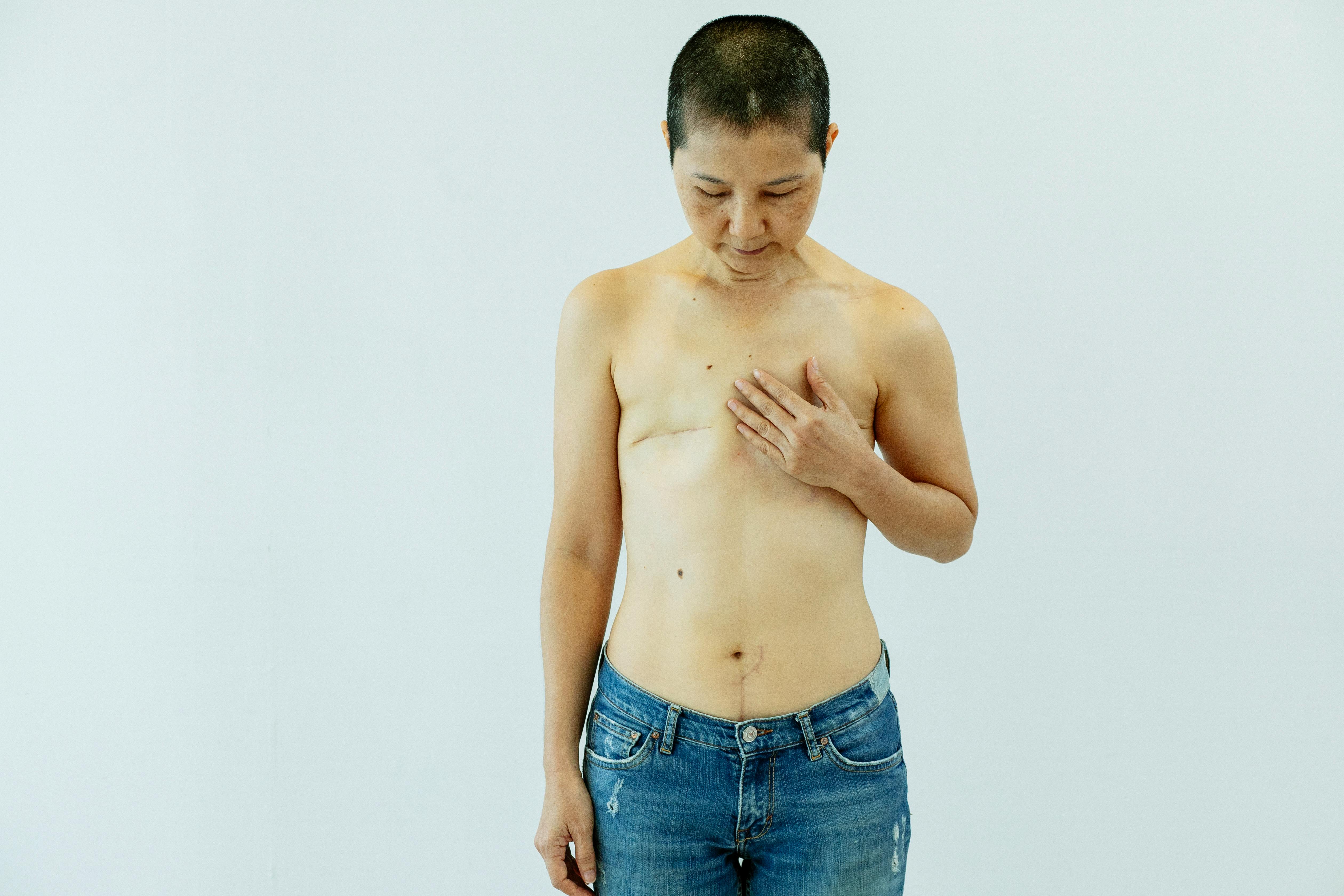
La conservation de la plaque aréolo-mamelonnaire — appelée mastectomie nipple-sparing — dépend de plusieurs critères examinés au cas par cas : distance entre la tumeur et le mamelon (idéalement >1 cm), absence d'envahissement de la plaque sur l'imagerie, degré de ptose du sein, qualité de la peau, et tabagisme actif qui compromet la cicatrisation. Quand elle est possible, la cicatrice est cachée (sous-mammaire, axillaire ou péri-aréolaire) avec un résultat esthétique optimal. Si la PAM doit être sacrifiée (skin-sparing), une reconstruction secondaire de l'aréole et du mamelon reste possible (tatouage 3D, greffe, lambeau).
Quelles sont les voies d'abord possibles ?+
Si la PAM est conservée : voie sous-mammaire (préférée, cicatrice cachée dans le sillon), voie axillaire (cicatrice dans le creux de l'aisselle), ou voie péri-aréolaire. Si la PAM est sacrifiée : cicatrice oblique centrale. Voies mini-invasives possibles selon les centres : mastectomie endoscopique (sous-mammaire ou axillaire) et mastectomie robot-assistée (da Vinci) — moins de cicatrices visibles, mais durée d'intervention plus longue.
Aurai-je une reconstruction immédiate ?+
C'est une décision personnelle, discutée en consultation. La reconstruction mammaire immédiate (RMI) se fait sous la même anesthésie générale que la mastectomie, avec un chirurgien plasticien associé. Elle évite le « temps thorax plat ». Elle est possible avec ou sans conservation de la PAM — la conservation du mamelon n'est pas un prérequis. Contre-indication formelle : cancer inflammatoire. La reconstruction différée (3 à 12 mois après) est aussi une option. Techniques : implant (prothèse définitive ou expandeur), lipofilling, lambeaux autologues (DIEP, grand dorsal). La reconstruction et la symétrisation du sein controlatéral rentrent dans le cadre de la prise en charge de la reconstruction post-mastectomie.
Combien de temps dure une mastectomie ?+
1h30 pour une mastectomie simple sans reconstruction. 2h à 3h avec reconstruction par implant. 3h à 5h avec reconstruction par lambeau autologue (DIEP, grand dorsal). Anesthésie générale. Hospitalisation 1 à 5 jours selon la stratégie.
La mastectomie est-elle remboursée ?+
Oui. La mastectomie est prise en charge par la Sécurité sociale dans le cadre d'une affection longue durée (ALD 30 — cancer). La reconstruction mammaire et la symétrisation du sein controlatéral rentrent également dans le cadre de la prise en charge de la reconstruction post-mastectomie, sans prescription médicale particulière. Des dépassements d'honoraires peuvent s'appliquer en secteur 2 (le Dr Zeitoun exerce en secteur 2 non-OPTAM ; un devis détaillé est remis en consultation).
Puis-je choisir une mastectomie sans reconstruction (flat closure) ?+
Oui, c'est un choix tout à fait légitime et de plus en plus reconnu. La flat closure (fermeture à plat) consiste à laisser le thorax plat et harmonieux après la mastectomie. Elle évite les complications de la reconstruction. Une prothèse externe peut être proposée secondairement (remboursée par la Sécurité sociale). De nombreuses patientes vivent très bien avec un thorax plat — l'important est le choix éclairé. → Si vous hésitez, voir aussi la page reconstruction mammaire qui détaille les techniques disponibles.
Vais-je perdre la sensibilité du sein ?+
Oui, la perte de sensibilité cutanée est constante après une mastectomie, y compris en cas de conservation de la PAM. La peau et le mamelon conservés perdent leur sensibilité tactile. Des techniques de neurotisation (réinnervation par microchirurgie) sont en cours de développement dans certains centres et peuvent partiellement restaurer la sensibilité. La sensibilité érotique du mamelon est définitivement perdue, même en cas de conservation.
Quelle surveillance après une mastectomie ?+
Pas de mammographie côté opéré (plus de tissu glandulaire). Surveillance clinique régulière par le chirurgien et l'oncologue. Échographie ± IRM mammaire selon profil. Si reconstruction par implant : surveillance échographique des prothèses (notamment recherche d'un éventuel ALCL — lymphome anaplasique à grandes cellules associé aux implants, exceptionnel mais surveillé). Mammographie + écho/IRM annuelles du sein controlatéral conservées.